GNATOLOGIA
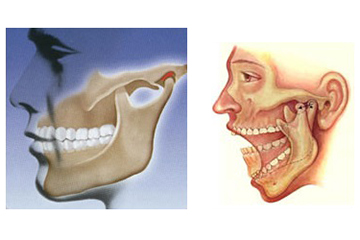
La gnatologia è la branca dell'odontostomatologia che si interessa dello studio dei rapporti dinamici tra mascellari, denti, articolazioni temporomandibolari, muscoli che muovono la mandibola e sistema nervoso che comanda gli stessi e la lingua.
Nell'interazione di tutte queste strutture è possibile l'insorgenza di quadri clinici che a volte si manifestano con una minore frequenza a differenza di altri che hanno, invece, una maggiore prevalenza (dolore orofacciale, disfunzioni temporomandibolari, parafunzioni durante la veglia, bruxismo, apnee ostruttive durante il sonno e russamento).
Disfunzioni temporomandibolari
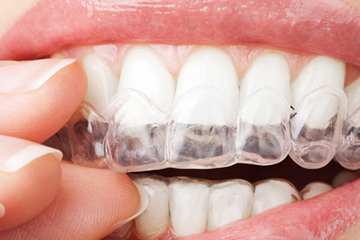
I segni e i sintomi più frequenti sono dolore, movimenti mandibolari alterati e limitati, rumori articolari. In alcuni casi, la comparsa è acuta , con sintomi moderati che spesso evolvono positivamente in modo spontaneo. In altri, si sviluppa una condizione cronica, con dolore persistente e sintomi fisici, comportamentali, psicologici e psicosociali simili a quelli dei pazienti con dolori cronici di altri distretti corporei. Le condizioni più frequenti che si presentano all'osservazione del clinico sono il dolore miofasciale, la dislocazione discale riducibile, la dislocazione discale non riducibile, l'artrosi. E' chiaro come l'esame obiettivo debba comprendere, oltre a un esame accurato dell'apparato stomatognatico, anche un esame del collo e delle emergenze dei nervi cranici. In merito alla terapia, i dati provenienti dalla letteratura scientifica propendono, nella maggior parte dei casi di disfunzioni temporomandibolari, per un approccio conservativo, reversibile, non-invasivo, non-chirurgico. In particolare: “counseling” - informazione, rassicurazione, diminuzione delle richieste funzionali (controllo delle parafunzioni), terapie fisiche e fisioterapia, farmaci (antiinfiammatori non-steroidei, miorilassanti, antidepressivi triciclici per brevi periodi), dispositivi intraorali (placche occlusali: non esiste un disegno di placca che si sia dimostrato chiaramente superiore ad altri; è sempre consigliabile una costruzione individuale accompagnata da istruzioni personalizzate e seguita da attento monitoraggio).
In sede diagnostica di disordini temporomandibolari è importante escludere altre cause di dolore orofacciale o di alterazioni del movimento e delle funzioni oro mandibolari. La grande maggioranza dei disordini temporomandibolari può essere trattata con terapia conservatica, reversibile, non-invasiva, non chirurgica. Per le alterazioni strutturali non reversibili e sintomatiche delle ATM che non rispondono alle terapie conservative possono essere valutate terapie invasive/chirurgiche. Quando si è in presenza di disfunzioni dell'ATM associata ad altre patologie del cavo orale che richiedono un trattamento protesico e/o ortododontico è opportuno la risoluzione prioritaria del disordine temporomandibolare.
Dolore orofacciale
In merito all'eziologia, il dolore orofacciale può essere causato da varie condizioni che colpiscono numerose strutture limitrofe o distanti dalla cavità orale. Le zone interessate :
- apparato muscololigamentoso/tessuti molli (dolore all'ATM, artromioalgia facciale, dolore mio fasciale, dolore facciale atipico/dolore orofacciale idiopatico, patologie delle ghiandole salivari, neurite del nervo ottico, degenerazione interna dell'ATM, bruciore della bocca, candidosi, tumori maligni, patologie dei seni, del nasofaringe, del sistema nervoso centrale);
- apparato dento-alveolare (patologie della dentina, del parodonto, sinusite mascellare, problemi di sensibilità termica, odontalgia atipica);
- apparato neurologico/vascolare (neuralgia trigeminale, neuralgia glossofaringea compressione del nervo, cefalea ricorrente, neuralgia post erpetica, artrite craniale, neuralgia pre-trigeminale, cefalea neuralgiforme di breve durata, sindrome di Ramsay Hunt, Tolosa Hunt syndrome).
Parafunzioni
Bruxismo
L'utilizzo di placche occlusali non elimina il bruxismo.
In caso di apnee ostruttive durante il sonno (OSA), deve essere posta particolare cautela nell'utilizzo di placche occlusali.
Apnee ostruttive durante il sonno
Le apnee ostruttive durante il sonno (OSA – Obstructive Sleep Apnoea) sono una delle cinque categorie maggiori di disturbi respiratori che possono verificarsi durante il sonno (classificazione ICSD-2).
Sono caratterizzate dal ripetuto collassamento, completo (apnea) o parziale (ipopnea), del flusso aereo e si manifestano, clinicamente, con sonnolenza diurna e/o alterazioni delle performace diurne e russamento notturno.
E' buona norma che l'OSA venga affrontata con un approccio multidisciplinare (neurologo, pneumologo, otorinolaringoiatra, internista, chirurgo maxillo facciale e odontoiatra).
L'odontoiatra può effettuare uno screening dell'OSA mediante l'utilizzo di questionari come il “Questionario di Berlino” o lo “Stop BANG”; deve, inoltre, riconoscere fattori predisponenti quali la micrognazia, la retrognazia e la contrazione del dimetro trasverso dell'arcata superiore e valutare, in presenza di indicazione, la possibilità di utilizzo dell'uso di dispositivi orali ove le condizioni della bocca lo consentano (numero di denti presenti in arcata, condizioni parodontali).
Costruiti su modelli individuali, questi dispositivi mantengono la mandibola e la lingua in avanti creando così più spazio nella parte posteriore della bocca sì da evitare l'ostruzione delle vie aeree.